Đái tháo đường tuýp 1 - tiểu đường phụ thuộc In-su-lin
Bệnh đái tháo đường tuýp 1 là một dạng đái tháo đường mà nhiều người mắc phải. Đái tháo đường tuýp 1 còn có tên gọi khác là đái tháo đường phụ thuộc Insulin. Bệnh đái tháo đường tuýp 1 đến nay vẫn chưa được chữa khỏi hoàn toàn.
1. Đái tháo đường tuýp 1 là gì
2. Triệu chứng đái tháo đường tuýp 1
3. Nguyên nhân gây ra bệnh đái tháo đường tuýp 1
4. Biến chứng của bệnh đái tháo đường tuýp 1
5. Điều trị bệnh đái tháo đường tuýp 1
1. Bệnh đái tháo đường tuýp 1 là gì?
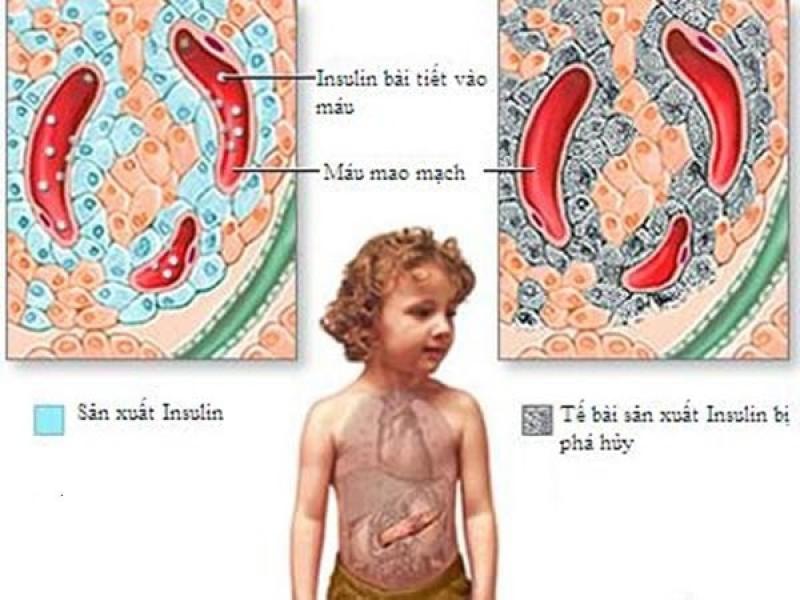
Bệnh đái tháo đường tuýp 1 (tiểu đường tuýp 1 - tên tiếng Anh là Type 1 Diabetes), còn được biết đến như là bệnh đái tháo đường thiếu niên hay đái tháo đường phụ thuộc insulin, là một tình trạng mãn tính. Khi đó tuyến tụy sản sinh ra ít hoặc không sản sinh ra insulin. Insulin là một hormone cần thiết của cơ thể cho phép đường (glucose) đi vào tế bào để sản sinh ra năng lượng.
Những yếu tố khác nhau, bao gồm di truyền học và một vài loại virus, có thể góp phần gây nên bệnh đái tháo đường tuýp 1. Mặc dù bệnh đái tháo đường tuýp 1 thường xuất hiện ở trẻ em hay ở trẻ vị thành niên, nhưng nó cũng có thể gặp ở người trưởng thành.
Mặc dù các nhà khoa học đã tích cực nghiên cứu, nhưng bệnh đái tháo đường tuýp 1 đến nay vẫn chưa thể chữa khỏi. Điều trị bệnh là tập trung vào việc kiểm soát lượng đường trong máu bằng insulin, chế độ ăn uống và lối sống để tránh các biến chứng xảy ra.
2. Các dấu hiệu, biểu hiện và triệu chứng của bệnh đái tháo đường tuýp 1
Các dấu hiệu và triệu chứng của bệnh đái tháo đường tuýp 1 có thể xuất hiện tương đối đột ngột, bao gồm:
- Khát nước nhiều
- Đi tiểu thường xuyên
- Đái dầm ở trẻ trước đây không có đái dầm vào ban đêm
- Tăng cảm giác đói
- Giảm cân không chủ ý
- Khó chịu và những thay đổi tâm trạng khác
- Mệt mỏi và yếu
- Mờ mắt
Khi nào nên đi khám bác sĩ?
Tham khảo ý kiến bác sĩ nếu bạn nhận thấy có bất kỳ dấu hiệu và triệu chứng nào ở trên mà bạn hoặc con của bạn mắc phải.
===
Tư vấn và đặt lịch khám:
✍ Các bác sĩ Nội Tiết Hello Doctor
==
3. Nguyên nhân gây ra bệnh đái tháo đường tuýp 1
Nguyên nhân chính xác của bệnh đái tháo đường tuýp 1 chưa được khẳng định rõ ràng. Nhưng nguyên nhân thông thường là do hệ thống miễn dịch của cơ thể - nơi thường tiêu diệt vi khuẩn và virut có hại - xảy ra nhầm lẫn đi phá huỷ các tế bào sản xuất insulin (các tiểu đảo hay các tiểu đảo Langerhans) trong tuyến tụy. Các nguyên nhân khác có thể bao gồm:
- Di truyền học
- Tiếp xúc với Virus và các yếu tố môi trường khác

Vai trò của insulin
Khi một số lượng đáng kể các tế bào tiểu đảo bị phá huỷ, bạn sẽ sản sinh ra ít hoặc không thể sản sinh ra insulin. Insulin là một hormone xuất phát từ một tuyến nằm phía sau và bên dưới dạ dày (tuyến tụy).
- Tụy tiết ra insulin đi vào máu.
- Insulin lưu thông, và cho phép đường đi vào tế bào.
- Insulin làm giảm lượng đường trong máu.
- Lượng đường trong máu hạ xuống, thì sự tiết insulin của tuyến tụy cũng sẽ giảm xuống.
Vai trò của glucose
Glucose - đường là nguồn năng lượng chính cho tế bào tạo các cơ và các mô khác.
- Glucose xuất phát từ hai nguồn chính là: thực phẩm và gan.
- Đường được hấp thu vào máu, sau đó đi vào tế bào với sự trợ giúp của insulin.
- Gan lưu trữ glucose dưới dạng glycogen.
- Khi nồng độ glucose thấp, chẳng hạn như khi bạn không ăn trong một khoảng thời gian, gan sẽ phá vỡ glycogen được lưu giữ thành glucose để giữ mức đường trong phạm vi bình thường.
Trong bệnh đái tháo đường tuýp 1, không có insulin để đưa glucose vào trong tế bào, do đó đường tích tụ lại ở trong máu. Điều này có thể gây ra các biến chứng nguy hiểm.
Các yếu tố làm tăng nguy cơ mắc bệnh đái tháo đường tuýp 1
Một số yếu tố nguy cơ của bệnh đái tháo đường tuýp 1 gồm:
- Bệnh sử gia đình: Bất cứ người nào có cha hoặc mẹ hoặc anh chị em ruột có bệnh đái tháo đường tuýp 1 đều có nguy cơ mắc bệnh.
- Di truyền học: Sự hiện diện của một số gen làm tăng nguy cơ mắc bệnh đái tháo đường tuýp 1.
- Tuổi tác. Mặc dù bệnh đái tháo đường tuýp 1 có thể xuất hiện ở mọi lứa tuổi, nhưng tỉ lệ cao nhất gặp ở hai đỉnh. Đỉnh đầu tiên là ở trẻ từ 4 đến 7 tuổi, và đỉnh thứ hai ở trẻ từ 10 đến 14 tuổi.
4. Biến chứng của bệnh đái tháo đường tuýp 1
Theo thời gian, các biến chứng đái tháo đường tuýp 1 có thể ảnh hưởng đến các cơ quan quan trọng trong cơ thể, bao gồm tim, mạch máu, thần kinh, mắt và thận. Duy trì lượng đường huyết bình thường có thể làm giảm đáng kể các nguy cơ của nhiều biến chứng nghiêm trọng.
Cuối cùng, các biến chứng của bệnh đái tháo đường có thể gây tàn phế hay thâm chí đe doạ đến mạng sống.
Bệnh tim và mạch máu: Bệnh đái tháo đường làm gia tăng nguy cơ mắc các bệnh tim mạch khác nhau, bao gồm bệnh động mạch vành với đau ngực (cơn đau thắt ngực), nhồi máu cơ tim, đột quỵ, hẹp động mạch (xơ vữa động mạch) và cao huyết áp.
Tổn thương thần kinh (bệnh thần kinh): Lượng đường dư thừa có thể làm tổn thương thành các mạch máu nhỏ (mao mạch) nuôi dưỡng các dây thần kinh, đặc biệt là ở chân. Điều này có thể gây ra cảm giác kiến bò, tê, nóng rát hoặc đau bắt đầu thường ở đầu ngón chân hoặc ngón tay và dần dần lan lên phía trên. Kiểm soát kém lượng đường huyết có thể dẫn đến việc bạn bị mất hết tất cả các cảm giác ở chi bị ảnh hưởng.
Tổn thương thần kinh liên quan đến đường tiêu hóa: có thể gây buồn nôn và nôn, tiêu chảy hoặc táo bón. Đối với nam giới, rối loạn cương dương cũng có thể là một vấn đề trong biến chứng.
Tổn thương thận (bệnh thận): Thận chứa hàng triệu các mạch máu nhỏ li ti để lọc các chất thải từ máu. Bệnh đái tháo đường có thể làm hỏng hệ thống lọc tinh vi này. Các tổn thương nghiêm trọng có thể dẫn đến suy thận hoặc bệnh thận mạn giai đoạn cuối không phục hồi, khi đó đòi hỏi bệnh nhân phải được lọc thận hoặc ghép thận.
Tổn thương mắt: Bệnh tiểu đường có thể làm hỏng các mạch máu của võng mạc (bệnh võng mạc đái tháo đường), có thể gây mù loà. Bệnh tiểu đường cũng làm tăng nguy cơ mắc các bệnh lý thị giác nghiêm trọng khác, như đục thủy tinh thể và tăng nhãn áp.
Tổn thương bàn chân: Tổn thương các dây thần kinh ở bàn chân hoặc giảm lưu lượng máu chảy đến chân đều làm tăng nguy cơ gây ra các biến chứng khác nhau liên quan đến bàn chân. Khi không được điều trị, các vết cắt và vết loét có thể bị nhiễm trùng nghiêm trọng dẫn tới việc phải đoạn ngón chân, bàn chân hoặc cả chi.
Bệnh lý về da và miệng: Bệnh đái tháo đường khiến bạn dễ bị nhiễm trùng da và miệng hơn, như nhiễm khuẩn và nấm. Các bệnh về nướu và khô miệng cũng dễ mắc hơn.
Các biến chứng mang thai: Mức đường huyết cao có thể gây nguy hiểm cho cả mẹ và bé. Nguy cơ sẩy thai, thai chết lưu và dị tật bẩm sinh tăng lên khi bệnh đái tháo đường không được kiểm soát tốt. Đối với người mẹ, bệnh đái tháo đường làm tăng nguy cơ nhiễm toan ceton do đái tháo đường, bệnh lý về mắt do đái tháo đường (bệnh võng mạc), cao huyết áp thai kì và tiền sản giật.
5. Điều trị bệnh đái tháo đường tuýp 1
Chuẩn bị trước khi đi khám bác sĩ
Nếu bạn nghi ngờ rằng bạn hoặc con của bạn có thể mắc bệnh đái tháo đường tuýp 1, hãy đi khám bác sĩ ngay lập tức. Chỉ một xét nghiệm máu đơn giản cũng có thể cho bác sĩ biết liệu bạn có cần đánh giá hay điều trị gì thêm hay không.
Sau khi chẩn đoán, bạn sẽ cần được theo dõi chặt chẽ cho đến khi mức đường huyết trở nên ổn định. Bác sĩ chuyên khoa về rối loạn nội tiết (bác sĩ nội tiết) thường sẽ phối hợp với các chuyên gia khác để chăm sóc bệnh nhân đái tháo đường. Nhóm chăm sóc sẽ bao gồm:
- Chuyên gia giáo dục về bệnh đái tháo đường đã được cấp bằng
- Chuyên gia dinh dưỡng
- Nhân viên xã hội hoặc chuyên gia tâm lý
- Dược sĩ
- Nha sĩ
- Bác sĩ chuyên về chăm sóc mắt (bác sĩ nhãn khoa)
- Bác sĩ chuyên về chăm sóc chân
Một khi bạn đã học được những điều cơ bản về quản lý bệnh đái tháo đường tuýp 1, bác sĩ nội tiết sẽ đề nghị bạn nên kiểm tra định kỳ vài tháng một lần. Một cuộc kiểm tra sức khoẻ tổng quát định kỳ hàng năm và khám mắt thường xuyên cũng rất quan trọng - đặc biệt nếu bạn gặp khó khăn trong việc kiểm soát bệnh đái tháo đường, hoặc nếu bạn mắc bệnh cao huyết áp hay bệnh thận, hoặc nếu bạn đang mang thai.
Những điều sau đây có thể giúp bạn chuẩn bị tốt hơn cho buổi đi khám và biết trước một số điều bạn mong đợi từ bác sĩ.
Bạn có thể làm gì
- Ghi ra bất cứ câu hỏi nào bạn có ngay khi có vấn đề xảy ra. Một khi bạn bắt đầu điều trị bằng insulin, các triệu chứng ban đầu của bệnh tiểu đường sẽ biến mất. Tuy nhiên, sẽ có thể có các vấn đề mới mà bạn cần phải giải quyết, chẳng hạn như những đợt hạ đường huyết lặp đi lặp lại hay cách giải quyết mức đường huyết cao sau khi ăn một số loại thực phẩm nhất định.
- Viết ra những thông tin cá nhân quan trọng, bao gồm bất cứ sự căng thẳng nào hoặc bất cứ thay đổi nào trong cuộc sống gần đây. Nhiều yếu tố có thể ảnh hưởng đến việc kiểm soát bệnh đái tháo đường, bao gồm cả sự căng thẳng.
- Lập danh sách tất cả các loại thuốc, vitamin và chất bổ sung mà bạn đang dùng.
- Đi kiểm tra thường xuyên, mang theo cuốn sổ ghi lại tất cả các giá trị glucose hoặc máy đo đường huyết của bạn đến phòng khám.
- Viết ra các câu hỏi để hỏi bác sĩ.
Chuẩn bị một danh sách các câu hỏi có thể giúp bạn tận dụng tối đa thời gian với bác sĩ và với các chuyên gia khác của bạn. Đối với bệnh đái tháo đường tuýp 1, những vấn đề bạn cần làm rõ với bác sĩ hoặc chuyên gia dinh dưỡng bao gồm:
- Tần suất và thời gian theo dõi lượng đường trong máu
- Điều trị với Insulin - loại insulin được sử dụng, thời gian dùng thuốc, liều lượng
- Cách tiêm Insulin – bằng mũi tiêm hay bằng máy bơm
- Hạ đường huyết - cách nhận biết và điều trị
- Tăng đường huyết - cách nhận biết và điều trị
- Ceton – cách kiểm tra và điều trị
- Dinh dưỡng – Loại thực phẩm và ảnh hưởng của chúng đến lượng đường huyết
- Đo đếm lượng carbohydrate
- Tập thể dục - điều chỉnh insulin và lượng thức ăn lấy vào ứng với các hoạt động thể dục
- Quản lý bệnh - thường xuyên đến khám bác sĩ và các chuyên gia chăm sóc bệnh đái tháo đường khác
- Quản lý những ngày bệnh.
Những gì bạn mong đợi từ bác sĩ
Bác sĩ có thể hỏi bạn một số câu hỏi, như:
- Bạn có cảm thấy thoải mái với phương pháp điều trị bệnh đái tháo đường hiện tại không?
- Bạn có bị hạ đường huyết thường xuyên không?
- Bạn có biết nhận biết được khi nào lượng đường huyết đang xuống thấp?
- Chế độ ăn uống một ngày điển hình của bạn là như thế nào?
- Bạn có tập thể dục không? Nếu có, có thường xuyên không?
- Trung bình, bạn dùng bao nhiêu insulin hàng ngày?
Bạn có thể làm gì trong thời gian chờ đợi
Nếu bạn đang gặp khó khăn trong việc kiểm soát lượng đường huyết hoặc bạn có thắc mắc, đừng ngại ngần liên hệ ngay với bác sĩ hay các chuyên gia chăm sóc của bạn giữa các đợt khám bệnh.
Chẩn đoán
Các xét nghiệm chẩn đoán bao gồm:
Xét nghiệm HbA1C (Glycated hemoglobin (HbA1C))
Xét nghiệm máu này cho thấy lượng đường trung bình trong máu của bạn trong hai đến ba tháng qua như thế nào. Xét nghiệm đo số lượng phần trăm lượng đường trong máu bám với protein mang oxy trong hồng cầu (hemoglobin). Hàm lượng đường trong máu của bạn càng cao, thì lượng hemoglobin có đường bám vào càng nhiều. Mức HbA1C ở 6,5 phần trăm trở lên trong hai lần xét nghiệm riêng biệt chỉ ra rằng bạn mắc bệnh đái tháo đường.
Nếu không có xét nghiệm HbA1C, hoặc nếu bạn có một số tình trạng nhất định có thể làm xét nghiệm HbA1C không chính xác - chẳng hạn như mang thai hoặc mang dạng hemoglobin không thường gặp (biến thể của hemoglobin) - bác sĩ có thể sử dụng các xét nghiệm này:
Xét nghiệm đường huyết ngẫu nhiên
Một mẫu máu được xét nghiệm vào một thời điểm bất kỳ và được xác nhận bằng cách lặp lại xét nghiệm đó. Giá trị đường huyết được biểu diễn bằng miligam trong mỗi deciliter (mg/dL) hoặc milimole trong mỗi lít (mmol/L). Bất kể lần cuối cùng bạn ăn là khi nào, mức đường huyết ngẫu nhiên là 200 mg/dL (11,1 mmol/L) trở lên đều gợi ý đến bệnh tiểu đường, đặc biệt khi có kết hợp với bất kỳ dấu hiệu và triệu chứng nào của bệnh, như đi tiểu thường xuyên và khát nước nhiều.
Xét nghiệm đường huyết lúc đói
Một mẫu máu sẽ được lấy sau một đêm không ăn gì cả. Mức đường huyết lúc đói dưới 100 mg/dL (5,6 mmol/L) là bình thường. Mức đường huyết từ 100 đến 125 mg/dL (5,6 đến 6,9 mmol/L) được coi là tiền đái tháo đường. Còn nếu là 126 mg/dL (7 mmol/L) trở lên ở hai xét nghiệm riêng biệt, chỉ ra rằng bạn có bệnh đái tháo tiểu đường.
Nếu bạn được chẩn đoán mắc bệnh đái tháo đường, bác sĩ có thể sẽ cho làm các xét nghiệm máu kiểm tra xem các tự kháng thể thường gặp trong bệnh đái tháo đường tuýp 1. Những xét nghiệm này giúp bác sĩ phân biệt giữa bệnh đái tháo đường tuýp 1 và tuýp 2 khi gặp một chẩn đoán không chắc chắn. Sự hiện diện của ketones - sản phẩm phụ từ sự phân huỷ chất béo trong cơ thể - trong nước tiểu cũng gợi ý cho bệnh đái tháo đường tuýp 1, hơn là tuýp 2.
Sau khi chẩn đoán
Bạn hãy thường xuyên đến khám bác sĩ để trao đổi về cách quản lý bệnh đái tháo đường. Khi đó, bác sĩ sẽ kiểm tra mức HbA1C của bạn. Mức HbA1C mục tiêu của bạn có thể thay đổi tùy thuộc vào độ tuổi và một số yếu tố khác, nhưng Hiệp hội Đái tháo đường Hoa Kỳ khuyến cáo rằng mức HbA1C nên dưới 7 phần trăm, nghĩa là mức glucose huyết trung bình là ở 154 mg/dL (8,5 mmol/L).
So với các xét nghiệm đường huyết lặp lại hằng ngày, xét nghiệm HbA1C cho thấy tốt hơn về độ hiệu quả của kế hoạch điều trị bệnh tiểu đường. Mức HbA1C tăng có thể là dấu hiệu cần thiết cho sự thay đổi về liều lượng insulin hoặc chế độ bữa ăn hoặc cả hai.
Ngoài xét nghiệm HbA1C, bác sĩ cũng lấy mẫu máu và nước tiểu theo định kỳ để kiểm tra mức cholesterol, chức năng tuyến giáp, chức năng gan và chức năng thận. Bác sĩ cũng sẽ đo huyết áp và kiểm tra những vị trí bạn thử đường huyết và tiêm insulin.
Điều trị
Điều trị bệnh đái tháo đường tuýp 1 bao gồm:
- Dùng insulin
- Đong đếm lượng carbohydrate, chất béo và protein
- Theo dõi lượng đường huyết thường xuyên
- Ăn thực phẩm tốt cho sức khoẻ
- Tập thể dục thường xuyên và duy trì một cân nặng khỏe mạnh
Mục đích là để giữ mức đường huyết của bạn càng gần mức bình thường càng tốt để trì hoãn hoặc ngăn ngừa các biến chứng. Nói chung, mục tiêu là giữ cho mức đường huyết trong ngày trước bữa ăn là từ 80 đến 130 mg/dL (4,44 đến 7,2 mmol/L) và sau bữa ăn hai giờ là không quá 180 mg/dL (10 mmol/L).
Insulin và các thuốc khác
Bất cứ ai mắc bệnh đái tháo đường tuýp 1 đều phải điều trị bằng insulin suốt đời.
Các loại insulin có rất nhiều, bao gồm:
- Insulin tác dụng ngắn (thông thường)
- Insulin tác dụng nhanh
- Insulin tác dụng trung bình (NPH)
- Insulin tác dụng kéo dài
Ví dụ về insulin tác dụng ngắn (thông thường) bao gồm Humulin R và Novolin R. Các ví dụ về insulin tác động nhanh là insulin glulisin (Apidra), insulin lispro (Humalog) và insulin aspart (Novolog). Insulin tác dụng kéo dài bao gồm insulin glargine (Lantus, Toujeo Solostar), insulin detemir (Levemir) và insulin degludec (Tresiba). Insulin tác dụng trung bình bao gồm insulin NPH (Novolin N, Humulin N).
Cách dùng Insulin
Insulin không thể dùng bằng đường uống để làm giảm lượng đường huyết vì các enzyme ở dạ dày sẽ làm phá vỡ insulin và làm mất đi tác dụng của nó. Bạn chỉ có thể đưa insulin vào cơ thể thông qua đường tiêm hoặc bơm insulin.
Tiêm: Có thể sử dụng ống tiêm hoặc bút tiêm insulin để tiêm insulin vào dưới da. Bút tiêm insulin trông giống như bút mực, có hai loại: không thể tái nạp thuốc và có thể tái nạp thuốc.
Nếu bạn chọn tiêm, bạn có thể sẽ cần một hỗn hợp các loại insulin được sử dụng suốt cả ngày lẫn đêm. Phương pháp tiêm nhiều lần trong ngày bao gồm sự tiêm kết hợp của một insulin tác dụng kéo dài với một insulin tác dụng nhanh, điều đó gần giống với việc sử dụng insulin bình thường của cơ thể hơn so với các phương pháp tiêm insulin cũ, chỉ tiêm một hoặc hai mũi một ngày. Chế độ tiêm insulin ba lần trở lên trong ngày đã được chứng minh là có làm cải thiện lượng đường huyết.
Máy bơm insulin: Bạn sẽ đeo một thiết bị, có kích thước bằng một chiếc điện thoại di động, ở bên ngoài cơ thể. Một ống dẫn nối bể chứa insulin với một catheter được đặt bên dưới da vùng bụng. Loại bơm này có thể đeo theo nhiều cách khác nhau, như trên lưng quần, trong túi hoặc với một dây đai được thiết kế đặc biệt.
Ngoài ra còn có một lựa chọn bơm không dây. Bạn sẽ đeo một chiếc vỏ chứa insulin lên cơ thể, nó có một ống thông nhỏ được chèn vào dưới da của bạn. Chiếc vỏ insulin này có thể được mang trước bụng, sau hông, trên chân hoặc trên tay. Và chiếc vỏ này được lập trình kết nối không dây với một thiết bị điều khiển.
Bơm được lập trình để phân phối một lượng insulin tác dụng nhanh một cách tự động. Liều insulin ổn định này được biết như là lượng insulin căn bản của cơ thể và nó thay thế cho bất kỳ loại insulin tác dụng kéo dài nào mà bạn đang sử dụng.
Khi ăn, bạn sẽ nhập chương trình cho bơm với lượng carbohydrate bạn đang ăn và lượng đường huyết hiện tại của bạn, sau đó nó sẽ đưa ra cho bạn liều lượng insulin được sử dụng cho phần ăn đó giúp điều chỉnh lượng đường trong máu nếu nó tăng lên. Một số nghiên cứu đã phát hiện ra rằng ở một số người, bơm insulin có thể hiệu quả hơn trong việc kiểm soát lượng đường huyết so với việc tiêm insulin. Tuy nhiên, vẫn có nhiều người đạt được lượng đường huyết tốt hơn bằng phương pháp tiêm. Một máy bơm insulin kết hợp với một thiết bị giám sát glucose liên tục (CGM) giúp kiểm soát lượng đường trong máu chặt chẽ hơn.
Tuỵ nhân tạo
Vào tháng 9 năm 2016, Cục Quản lý Thực phẩm và Dược phẩm Hoa Kỳ đã phê duyệt một thiết bị đầu tiên có tên tuỵ nhân tạo cho những người mắc bệnh đái tháo đường tuýp 1 từ 14 tuổi trở lên. Nó còn được gọi là vòng phân phối insulin khép kín. Thiết bị cấy ghép này bao gồm một thiết bị giám sát glucose liên tục (CGM), nhằm kiểm tra lượng đường huyết mỗi năm phút, kết nối với một máy bơm insulin. Máy bơm sẽ tự động cung cấp một lượng insulin chính xác khi thiết bị giám sát cho thấy cơ thể đang cần.
Hiện có rất nhiều hệ thống tụy nhân tạo đang được thử nghiệm lâm sàng.
Các loại thuốc khác
Các loại thuốc bổ sung khác cũng có thể được kê toa cho những người mắc đái tháo đường tuýp 1, như:
Thuốc cao huyết áp: Bác sĩ có thể kê toa thuốc ức chế men chuyển angiotensin (ACE) hoặc thuốc chẹn thụ thể angiotensin II (ARBs) để giúp thận khỏe mạnh hơn. Những loại thuốc này được khuyến cáo dùng cho những người mắc bệnh đái tháo đường có kèm huyết áp trên 140/90 milimet thủy ngân (mm Hg).
Aspirin: Bác sĩ có thể khuyên bạn nên dùng aspirin 81mg đều dặn hằng ngày để bảo vệ cho tim bạn.
Thuốc hạ cholesterol: Phác đồ điều trị cholesterol có khuynh hướng giúp ích cho người mắc bệnh đái tháo đường do có nguy cơ mắc bệnh tim cao. Lipoprotein tỉ trọng thấp (LDL hay "cholesterol xấu") là dưới 100 mg/dL (2,6 mmol/L). Lipoprotein tỉ trọng cao (HDL hay " cholesterol tốt") được khuyến cáo trên 50 mg/dL (1,3 mmol/L) ở phụ nữ và trên 40 mg/dL (1 mmol/L) ở nam giới. Triglycerides, một loại chất béo khác có trong máu, là lý tưởng khi chúng ít hơn 150 mg/dL (1,7 mmol/L).
Theo dõi lượng đường huyết
Tùy vào loại phương pháp điều trị bằng insulin mà bạn chọn hoặc được yêu cầu, bạn có thể cần phải kiểm tra và ghi lại mức đường huyết của mình ít nhất bốn lần một ngày.
Hiệp hội Đái tháo đường Hoa Kỳ khuyến cáo nên kiểm tra mức đường huyết trước những bữa ăn chính và bữa ăn nhẹ, trước khi đi ngủ, trước khi tập thể dục hoặc lái xe và khi bạn nghi ngờ lượng đường huyết đang thấp.
Theo dõi cẩn thận là cách duy nhất để đảm bảo rằng mức đường huyết vẫn nằm trong phạm vi mục tiêu của mình – và việc theo dõi thường xuyên có thể làm hạ thấp mức HbA1C xuống.
Tuy nhiên, ngay cả khi bạn dùng insulin và ăn uống theo một lịch trình cố định, thì mức đường huyết vẫn có thể thay đổi một cách không lường trước được. Bạn sẽ cần học những thay đổi trong lượng đường huyết đáp ứng như thế nào với thức ăn, hoạt động, bệnh tật, thuốc men, căng thẳng, thay đổi hoóc-môn và rượu.
Theo dõi glucose liên tục (CGM) là phương pháp mới nhất để theo dõi lượng đường trong máu và có thể đặc biệt hữu ích trong việc ngăn ngừa hạ đường huyết. Khi được dùng bởi những người lớn hơn 25 tuổi, các thiết bị này đã được chỉ ra có thể làm giảm mức HbA1C.
Thiết bị theo dõi glucose liên tục (CGM) được gắn vào cơ thể bằng một cây kim nhỏ dưới da để kiểm tra lượng đường trong máu mỗi vài phút. CGM chưa được coi là chính xác như các thiết bị theo dõi lượng đường trong máu chuẩn, vì vậy hiện tại vẫn cần kiểm tra lượng đường huyết của bạn một cách thủ công.
Ăn uống lành mạnh và theo dõi lượng carbohydrate
Không có một chế độ ăn kiêng nhất định nào cho bệnh nhân đái tháo đường. Tuy nhiên, điều quan trọng là tập trung chế độ ăn của bạn vào những thực phẩm giàu dinh dưỡng, ít chất béo, giàu chất xơ như:
- Trái cây
- Rau củ quả
- Ngũ cốc nguyên hạt
Chuyên gia dinh dưỡng khuyên bạn nên ăn ít các sản phẩm từ động vật và các carbohydrate đã qua tinh chế, chẳng hạn như bánh mì trắng và bánh kẹo. Chế độ ăn uống lành mạnh này được khuyến cáo ngay cả đối với những người không mắc bệnh đái tháo đường.
Bạn sẽ cần phải học cách đo đếm lượng carbohydrate trong thực phẩm bạn ăn nhằm có thể tự cung cấp cho mình một lượng insulin chính xác dùng để chuyển hóa lượng carbohydrates đó. Tìm cho mình một chuyên gia dinh dưỡng để có thể giúp tạo ra một chế độ bữa ăn lành mạnh phù hợp với nhu cầu của bạn.
Hoạt động thể chất
Tất cả mọi người đều cần tập thể dục aerobic thường xuyên, và những người mắc bệnh đái tháo đường tuýp 1 cũng không là ngoại lệ. Trước tiên, hãy nhận được sự chấp thuận của bác sĩ cho việc tập thể dục của bạn. Sau đó, chọn các hoạt động bạn thích, chẳng hạn như đi bộ hoặc bơi lội, và làm cho chúng trở thành một phần trong thói quen hàng ngày của bạn. Mục tiêu là ít nhất 150 phút tập thể dục aerobic mỗi tuần, không quá hai ngày mà không có tập thể dục. Mục tiêu dành cho trẻ em ít nhất là một giờ hoạt động mỗi ngày.
Nhớ rằng hoạt động thể chất làm giảm lượng đường trong máu. Nếu bạn bắt đầu một hoạt động mới, hãy kiểm tra lượng đường huyết thường xuyên hơn bình thường cho đến khi bạn biết hoạt động này ảnh hưởng như thế nào đến mức đường huyết của bạn. Bạn có thể cũng cần phải điều chỉnh chế độ bữa ăn hoặc liều lượng insulin để bù đắp cho việc gia tăng hoạt động.
Những tình huống cần được quan tâm
Một số hoàn cảnh trong cuộc sống đòi hỏi cần phải được quan tâm đặc biệt.
Lái xe: Hạ đường huyết có thể xảy ra bất cứ lúc nào. Tốt nhất là nên kiểm tra lượng đường huyết bất cứ khi nào bạn ở đằng sau tay lái. Nếu lượng đường dưới 70 mg/dL (3,9 mmol/L), hãy ăn nhẹ với 15g carbohydrate. Kiểm tra lại trong 15 phút để chắc chắn rằng nó đã tăng lên mức an toàn.
Đang làm việc: Bệnh đái tháo đường tuýp 1 có thể gây ra một số trở ngại cho công việc của bạn. Ví dụ, nếu bạn đang làm việc trong một công việc có liên quan đến lái xe hoặc vận hành các máy móc nặng, hạ đường huyết có thể dẫn đến các rủi ro nghiêm trọng cho bạn và cho những người xung quanh. Bạn có thể cần phải làm việc với bác sĩ và người chủ của bạn để đảm bảo rằng mọi vấn đề của bạn cần được giải quyết, chẳng hạn như bổ sung thêm giờ nghỉ để kiểm tra lượng đường huyết và nạp thêm thực phẩm và thức uống. Ở một số liên bang và tiểu bang còn ban hành luật yêu cầu người chủ phải có tạo các điều kiện hợp lý cho những người mắc bệnh đái tháo đường.
Đang mang thai: Bởi vì các nguy cơ biến chứng trong thai kỳ cao hơn ở những thai phụ có đái tháo đường tuýp 1, các chuyên gia khuyến cáo phụ nữ nên có một đánh giá trước khi bắt đầu thai kỳ và mức HbA1C tốt nhất nên thấp hơn 6,5% trước khi họ mang thai.
Nguy cơ dị tật bẩm sinh tăng lên đối với thai phụ mắc đái tháo đường tuýp 1, đặc biệt khi bệnh đái tháo đường bị kiểm soát kém trong suốt 6 đến 8 tuần đầu của thai kỳ. Quản lý tốt và cẩn thận bệnh đái tháo đường trong thai kỳ có thể làm giảm nguy cơ biến chứng.
Lớn tuổi: Đối với những người yếu đuối hoặc bị bệnh hoặc thiếu nhận thức, việc kiểm soát chặt chẽ lượng đường huyết có thể không thực hiện được và có thể làm tăng nguy cơ hạ đường huyết. Đối với nhiều người mắc đái tháo đường tuýp 1, một mức HbA1C mục tiêu ít nghiêm ngặt hơn là dưới 8 phần trăm thì vẫn có thể chấp nhận được.
Các dấu hiệu đáng quan ngại
Mặc dù bạn đã nỗ lực hết mình cho công tác điều trị, nhưng đôi khi vẫn sẽ có những vấn đề phát sinh. Một số biến chứng ngắn hạn của bệnh đái tháo đường tuýp 1, chẳng hạn như hạ đường huyết, cần được chữa trị ngay lập tức.
Lượng đường trong máu thấp (hạ đường huyết). Điều này xảy ra khi mức đường huyết giảm xuống dưới giới hạn mục tiêu của bạn. Hãy hỏi bác sĩ điều gì có thể đã gây ra mức đường huyết thấp này. Đường huyết có thể bị tụt vì nhiều lý do, bao gồm bỏ bữa ăn, ăn ít carbohydrate hơn so với trong kế hoạch ăn uống, vận động cơ thể nhiều hơn bình thường hoặc tiêm insulin quá nhiều.

Tìm hiểu các triệu chứng của việc hạ đường huyết, và hãy kiểm tra lượng đường huyết ngay khi bạn nghĩ rằng nó đang giảm. Nếu có nghi ngờ, hãy luôn luôn kiểm tra lượng đường huyết của mình. Những dấu hiệu và triệu chứng sớm của việc hạ đường huyết bao gồm:
- Đổ mồ hôi
- Run rẩy
- Đói
- Chóng mặt hoặc choáng váng
- Nhịp tim nhanh hoặc bất thường
- Mệt mỏi
- Đau đầu
- Hoa mắt
- Khó chịu
Các dấu hiệu và triệu chứng sau đó của hạ đường huyết, đôi khi có thể bị nhầm lẫn với tình trạng say rượu ở trẻ vị thành niên và người lớn, bao gồm:
- Lơ mơ
- Không tỉnh táo
- Thay đổi hành vi, đôi khi có những thay đổi cảm xúc mạnh mẽ
- Phối hợp các động tác kém
- Co giật
Hạ đường huyết ban đêm có thể khiến bạn thức dậy với bộ đồ ngủ ướt đẫm mồ hôi hay nhức đầu. Do ảnh hưởng của việc hồi phục một cách tự nhiên, việc hạ đường huyết ban đêm đôi khi có thể gây ra hiên tượng lượng đường huyết cao bất thường vào buổi sáng, còn được gọi là hiệu ứng Somogyi.
Nếu bạn có lượng đường huyết thấp, hãy:
- Nên bổ sung từ 15 đến 20 gram carbohydrate tác động nhanh, chẳng hạn như nước ép trái cây, viên glucose, kẹo cứng, soda thông thường (không phải loại ăn kiêng) hoặc một nguồn đường nào đó khác. Tránh thức ăn có nhiều chất béo, nó không làm tăng nhanh lượng đường trong máu vì chất béo làm chậm sự hấp thu đường.
- Kiểm tra lại lượng đường huyết trong khoảng 15 phút để đảm bảo mức đường huyết bình thường.
- Nếu nó vẫn còn thấp, hãy thêm 15 đến 20 gram carbohydrate nữa và thử lại trong 15 phút tiếp theo.
- Lặp lại cho đến khi bạn đạt mức đường huyết bình thường.
- Ăn một nguồn thức ăn hỗn hợp, như bơ đậu phộng và bánh quy để giúp ổn định lượng đường huyết của bạn.
Nếu máy đo đường huyết không sẵn có, thì hãy điều trị bệnh đường huyết thấp bất cứ khi nào bạn có các triệu chứng của hạ đường huyết, và sau đó kiểm tra lại càng sớm càng tốt.
Nếu không được điều trị, đường huyết thấp sẽ làm bạn mất đi ý thức. Nếu điều này xảy ra, bạn có thể cần phải tiêm glucagon khẩn cấp - một loại hóoc-môn kích thích sự phóng thích đường vào máu. Hãy chắc chắn rằng bạn luôn có bộ dụng cụ cấp cứu glucagon tại nhà, tại nơi làm việc và khi bạn đi ra ngoài. Đảm bảo đồng nghiệp, gia đình và bạn bè đều biết cách sử dụng bộ dụng cụ này trong trường hợp bạn không thể tự tiêm cho mình.
Hạ đường huyết vô thức. Một số người bị mất đi khả năng cảm nhận lượng đường huyết đang ở mức thấp, được gọi là sự mất nhận thức về chứng hạ đường huyết (Hạ đường huyết vô thức). Cơ thể không còn phản ứng lại được với lượng đường huyết thấp bằng các triệu chứng như choáng váng hay nhức đầu. Bạn càng trãi qua nhiều lần hạ đường huyết, thì bạn càng có nhiều khả năng phát triển chứng hạ đường huyết vô thức này.
Nếu bạn có thể tránh bị hạ đường huyết trong vài tuần, bạn có thể sẽ bắt đầu nhận thức lại được mức đường huyết thấp trong lần tới. Đôi khi tăng mức đường huyết mục tiêu (ví dụ, từ 80 đến 120 mg/DL lên 100 đến 140 mg/DL) ít nhất cũng tạm thời có thể giúp cải thiện tình trạng hạ đường huyết vô thức.
Lượng đường trong máu cao (tăng đường huyết). Lượng đường trong máu của bạn có thể tăng lên vì nhiều lý do, bao gồm ăn quá nhiều, ăn các loại thực phẩm không đúng, không dùng đủ insulin hoặc cơ thể đang phải chống lại một căn bệnh nào đó.
Hãy để ý các việc như:
- Thường xuyên đi tiểu
- Tăng khát nước
- Hoa mắt
- Mệt mỏi
- Khó chịu
- Đói
- Khó tập trung
Nếu nghi ngờ mình có tăng đường huyết, hãy kiểm tra lượng đường trong máu của bạn. Nếu lượng đường huyết cao hơn giới hạn mục tiêu, bạn sẽ cần một sự “hiệu chỉnh" - một liều insulin bổ sung sẽ làm cho lượng đường huyết trở lại bình thường. Mức đường huyết sẽ không giảm nhanh như khi chúng tăng lên. Hãy hỏi bác sĩ bạn sẽ cần phải đợi trong bao lâu cho đến khi có thể kiểm tra lại. Nếu bạn sử dụng một máy bơm insulin, việc đọc hàm lượng đường huyết cao có thể có nghĩa là bạn cần phải thay đổi vị trí bơm tiêm.
Nếu bạn có lượng đường huyết trên 240 mg/dL (13,3 mmol/L), hãy kiểm tra ceton (xê- tôn) bằng que thử nước tiểu. Không được tập thể dục nếu mức đường huyết trên 240 mg/dL hoặc có ceton trong nước tiểu. Nếu chỉ có một dấu vết hoặc một lượng nhỏ ceton, hãy cố gắng uống thêm nhiều nước để xả lượng ceton đó ra khỏi cơ thể.
Nếu lượng huyết liên tục trên 300 mg/dL (16,7 mmol/L), hoặc nếu lượng ceton nước tiểu vẫn cao mặc dù bạn đã điều chỉnh liều insulin thích hợp, hãy gọi cho bác sĩ hoặc nhập viện cấp cứu.
Tăng ceton trong nước tiểu (nhiễm toan ceton do đái tháo đường). Nếu tế bào bị bỏ đói không thể tạo ra năng lượng, cơ thể sẽ bắt đầu phân huỷ mỡ - sản sinh ra loại axit độc hại được gọi là ceton. Nhiễm toan ceton do đái tháo đường là một tình trạng cấp cứu nguy hiểm đến tính mạng.
Dấu hiệu và triệu chứng của tình trạng nghiêm trọng này là:
- Buồn nôn
- Nôn
- Đau bụng
- Hơi thở có mùi trái cây chín
- Sút cân
Nếu bạn nghi ngờ có nhiễm toan ceton, hãy kiểm tra lượng ceton dư thừa trong nước tiểu bằng bộ kit thử ceton bán tại cái quầy thuốc. Nếu bạn có một lượng lớn ceton trong nước tiểu, hãy gọi cho bác sĩ ngay lập tức hoặc nhập viện cấp cứu. Ngoài ra, hãy gọi cho bác sĩ nếu bạn nôn hơn một lần và có ceton trong nước tiểu.
Biện pháp khắc phục và chăm sóc tại nhà
Quản lý cẩn thận bệnh đái tháo đường tuýp 1 có thể làm giảm các nguy cơ nghiêm trọng - thậm chí đe doạ đến tính mạng – của các biến chứng. Hãy xem xét các mẹo để quản lý bệnh dưới đây:
- Cam kết quản lý bệnh đái tháo đường
- Tự giác với chính mình
- Lập kế hoạch khám sức khoẻ hàng năm và khám mắt thường xuyên
- Giữ cho việc chủng ngừa được cập nhật
- Hãy chú ý đến đôi chân
- Giữ hu
CÂU HỎI THƯỜNG GẶP
Bác sĩ khám, điều trị

Khoa: Nội tiết, Tiêu hóa - Gan mật
Nơi làm việc: Bệnh viện Đaị học Quốc gia Hà nội
Vị trí: Bác sĩ chuyên khoa





Bình luận, đặt câu hỏi